Alfabet Raka Trzustki
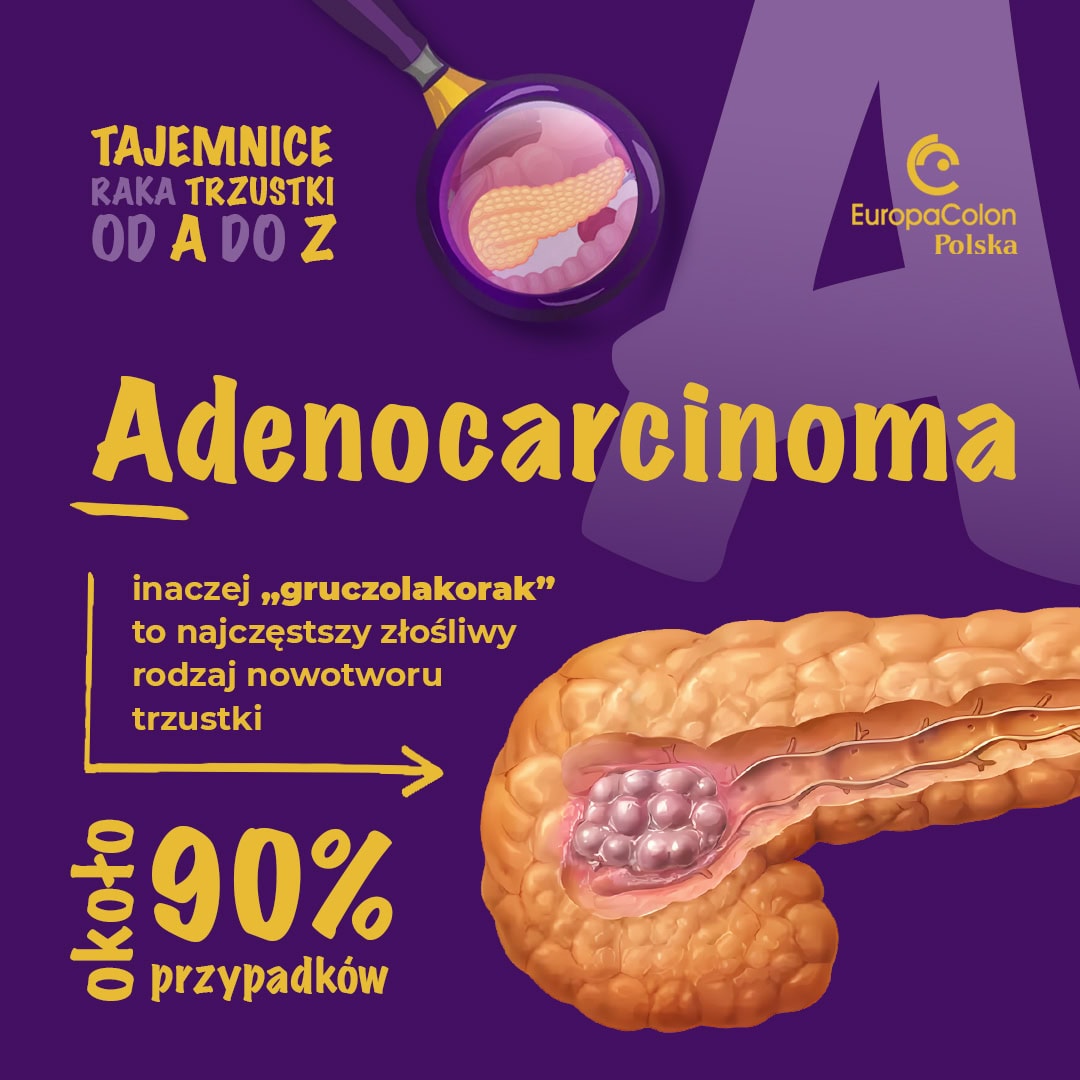
A – adenocarcinoma
– inaczej „gruczolakorak” to najczęstszy złośliwy rodzaj nowotworu trzustki (około 90% przypadków). Komórki tego nowotworu wywodzą się z nabłonka pochodzącego z przewodów trzustkowych. Mówiąc o raku trzustki najczęściej mamy na myśli właśnie ten rodzaj raka. Do rzadkich typów raków trzustki zalicza się raka anaplastycznego (niezróżnicowanego) czy raka z komórek pęcherzykowych.

B – BRCA
– mutacje w genach BRCA są bardziej znane w kontekście raka piersi i jajników, ale również zwiększają ryzyko rozwoju raka trzustki. Mutacje BRCA to zmiany w dwóch genach – BRCA1 i BRCA2 – które normalnie pomagają naprawiać uszkodzone DNA i zapobiegają rozwojowi nowotworów. Jeśli te geny są uszkodzone (zmutowane), ich zdolność do naprawy DNA jest osłabiona, co zwiększa ryzyko rozwoju niektórych nowotworów, w tym raka trzustki. Nawet u 10% pacjentów z rakiem trzustki stwierdza się mutacje w tych genach, co może mieć wpływ na wybór leczenia. W takich przypadkach stosuje się terapie celowane, które pomagają w walce z nowotworem, wykorzystując specyficzne słabości komórek rakowych związane z mutacjami BRCA. Wykrycie mutacji BRCA u pacjenta może również mieć znaczenie dla jego rodziny. Ponieważ mutacje te są dziedziczne, zaleca się przeprowadzenie badań genetycznych u najbliższych członków rodziny, aby ocenić ich ryzyko rozwoju nowotworów związanych z mutacjami BRCA. Wczesne wykrycie tych mutacji pozwala na wdrożenie odpowiednich środków profilaktycznych i zwiększenie szans na skuteczne leczenie w przypadku rozwoju choroby nowotworowej.

C – Czynniki ryzyka
– do czynników ryzyka raka trzustki należą: palenie tytoniu, otyłość, niewłaściwa dieta (bogata w tłuszcz zwierzęcy oraz czerwone mięso), przewlekłe zapalenia trzustki, długotrwała cukrzyca, wiek, brak aktywności fizycznej oraz predyspozycje genetyczne. Większość z czynników ryzyka trzustki należy do tak zwanych modyfikowanych czynników ryzyka, czyli takich, na który mamy bezpośredni wpływ, np. palenie papierosów czy brak aktywności fizycznej. Jedynie u około 20% chorych ze zdiagnozowanym rakiem trzustki stwierdzamy predyspozycje genetyczne. Do czynników genetycznych zaliczamy:
Mutacje BRCA1 i BRCA2, PALB2
- Mutacje w genach BRCA1 i BRCA2, głównie kojarzone z rakiem piersi i jajnika, również zwiększają ryzyko raka trzustki. U nosicieli tych mutacji obserwuje się wyższe ryzyko rozwoju tego nowotworu, co ma znaczenie w przypadku terapii celowanych.
Zespół Lyncha (HNPCC)
- Osoby z zespołem Lyncha, dziedziczną predyspozycją do raka jelita grubego, mają również zwiększone ryzyko raka trzustki. Zespół ten wynika z mutacji w genach naprawy DNA (MLH1, MSH2, MSH6, PMS2), co prowadzi do akumulacji błędów genetycznych i większego ryzyka rozwoju nowotworów.
Zespół Peutza-Jeghersa (PJS)
- Zespół Peutza-Jeghersa, wynikający z mutacji w genie STK11 (LKB1), wiąże się z większym ryzykiem różnych nowotworów, w tym raka trzustki. Pacjenci z PJS mają także charakterystyczne polipy w przewodzie pokarmowym oraz specyficzne przebarwienia na skórze i błonach śluzowych.
Zespół Ataksji-Teleangiektazji (AT)
- Jest to choroba genetyczna spowodowana mutacjami w genie ATM, która zwiększa ryzyko raka trzustki. Gen ATM odpowiada za naprawę DNA, a jego mutacje prowadzą do zwiększonego ryzyka uszkodzeń genetycznych i nowotworów.
Zespół Li-Fraumeni
- Pacjenci z zespołem Li-Fraumeni, związanym z mutacją w genie TP53, mają większe ryzyko rozwoju różnych nowotworów, w tym raka trzustki. Gen TP53 odpowiada za kontrolę cyklu komórkowego i jego mutacja może prowadzić do niekontrolowanego wzrostu komórek nowotworowych.
Dziedziczne zapalenie trzustki (PRSS1)
- Dziedziczne mutacje w genie PRSS1 są związane z dziedzicznym zapaleniem trzustki, które zwiększa ryzyko rozwoju raka trzustki. Mutacje w PRSS1 powodują aktywację enzymów trzustkowych wewnątrz komórek, co prowadzi do ich uszkodzenia i przewlekłego stanu zapalnego, zwiększając ryzyko nowotworowe.
Mutacje w genie CDKN2A
- Mutacje w genie CDKN2A są związane z rakiem trzustki, szczególnie w kontekście rodzinnych przypadków tego nowotworu. Gen CDKN2A jest zaangażowany w kontrolę cyklu komórkowego, a jego mutacje zwiększają ryzyko niekontrolowanego wzrostu komórek nowotworowych.

D – Diagnostyka wstępna
– w przypadku podejrzenia guza w obrębie trzustki proces diagnostyczny rozpoczyna się od wywiadu i badania lekarskiego. Następnie pacjenci są poddawani badaniom obrazowym, takim jak ultrasonografia, Tomografia Komputerowa (TK) czy Rezonans Magnetyczny (MR) a także badaniom krwi, aby ocenić poziomy markerów nowotworowych, takich jak CA 19-9. Z perspektywy diagnostycznej najważniejszym badaniem jest tomografia komputerowa według tak zwanego protokołu trzustkowego. Badanie to pozwala nie tylko ocenić czy guz nowotworowy jest potencjalnie operacyjny, ale także ocenić zaawansowanie choroby tzn. ocenić czy nie doszło do zajęcia okolicznych węzłów chłonnych czy innych narządów. Warto podkreślić, że żadne badanie obrazowe (TK, MR, USG) nie pozwala na ostateczne postawienie diagnozy raka trzustki – do tego wymagane jest pobranie fragmentu (biopsja) lub całości guza (resekcja) i badanie histopatologiczne. Często wtedy wykorzystywanym badaniem jest endoskopowa ultrasonografia tak zwana endoskopowa cholangiopakreatografia wsteczna (ECPW).

E – Endoskopowe metody – ECPW (endoskopowa cholangiopankreatografia wsteczna) i EUS (endoskopowa ultrasonografia)
– to rodzaj badań endoskopowych przypominających gastroskopię. To jedne z najskuteczniejszych metod ostatecznego diagnozowania schorzeń dróg żółciowych i trzustki. ECPW łączy w sobie elementy badania endoskopowego i radiologicznego. W trakcie badania, cienką rurkę (endoskop) wprowadza się przez usta, przełyk i żołądek do dwunastnicy, a następnie wprowadza się kontrastowy środek do przewodów trzustkowych i żółciowych. To pozwala uzyskać obrazy, które pomagają lekarzowi ocenić, czy w przewodach znajdują się zmiany, takie jak guzy, zwężenia czy kamienie. Badanie to jest szczególnie przydatne, gdy podejrzewa się raka trzustki lub inne problemy z przewodami, np. blokady, które mogą powodować objawy jak żółtaczka. Dzięki EUS możliwe jest także pobranie próbki tkanki do badania histopatologicznego lub udrożnienie przewodów, jeśli są one zablokowane.

F – FOLFIRINOX
– to jeden z najczęściej stosowanych schematów chemioterapii w leczeniu raka trzustki. Jego nazwa to skrót od leków wchodzących w jego skład:
- FOL – folinian wapnia (leukoworyna), który zwiększa działanie fluorouracylu,
- F – fluorouracyl, który jest cytostatykiem, hamującym wzrost komórek rakowych,
- IRIN – irynotekan, który również jest cytostatykiem, blokującym podział komórek rakowych,
- OX – oksaliplatyna, kolejny cytostatyk, działający na komórki rakowe poprzez zakłócenie procesu ich podziału.
FOLFIRINOX jest wykorzystywany zarówno w leczeniu pooperacyjnym jak i w leczeniu zaawansowanego raka trzustki. Leki podaje się dożylnie przez dwa dni, co dwa tygodnie.
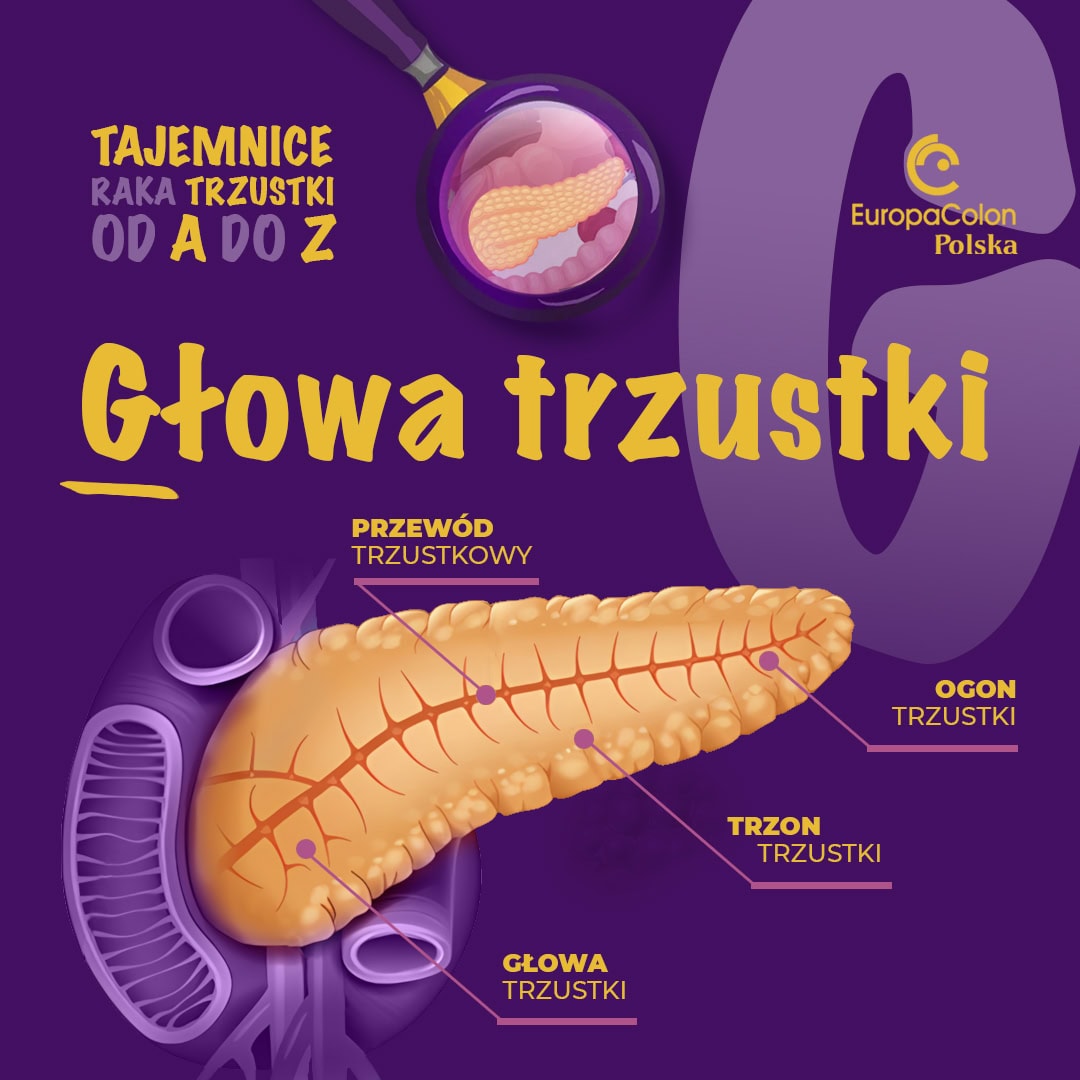
G – Głowa trzustki
– trzustka jest podłużnym narządem położonym głęboko w jamie brzusznej , za żołądkiem i pełni kluczowe funkcje w procesach trawiennych oraz regulacji poziomu cukru we krwi. Anatomicznie dzieli się na trzy części: głowę trzustki, trzon i ogon. Głowa trzustki, czyli część najbliższa jelit, znajduje się po prawej stronie jamy brzusznej i sąsiaduje bezpośrednio z dwunastnicą – początkowym odcinkiem jelita cienkiego. Przez głowę trzustki przechodzą dwa istotne przewody: główny przewód trzustkowy, zwany przewodem Wirsunga, który transportuje enzymy trawienne z trzustki do jelita, oraz przewód żółciowy, który przenosi żółć z wątroby i pęcherzyka żółciowego do dwunastnicy.
Ze względu na bliskość przewodu żółciowego, guz w obrębie głowy trzustki często prowadzi do jego ucisku, co z kolei powoduje zaburzenia w przepływie żółci. W efekcie u pacjentów może wystąpić żółtaczka mechaniczna, objawiająca się zażółceniem skóry, błon śluzowych i białek oczu. Jest to częsty wczesny objaw raka głowy trzustki, który często skłania pacjentów do wizyty u lekarza. Żółtaczce mogą towarzyszyć również inne objawy, takie jak ciemne zabarwienie moczu, odbarwione stolce, swędzenie skóry oraz uczucie dyskomfortu lub bólu w prawej górnej części brzucha.
Ponieważ guzy głowy trzustki mogą prowadzić do zablokowania przewodu trzustkowego, mogą również zaburzać wydzielanie enzymów trawiennych. To może skutkować problemami trawiennymi, utratą masy ciała oraz biegunką tłuszczową, co wynika z niedoboru enzymów potrzebnych do prawidłowego trawienia tłuszczów.

H – Histopatologia
jedynym sposobem na ostateczne rozpoznanie raka trzustki jest pobranie wycinka tkankowego do badania histopatologicznego. Badanie histopatologiczne, niekiedy określane jako hist-pat, polega na ocenie przy użyciu mikroskopu przez lekarza specjalistę z zakresu patomorfologii fragmentu tkanki pobranej od pacjenta. Wycinki tkanek do badania histopatologicznego pobierane są w trakcie biopsji lub w trakcie zabiegów operacyjnych. Badanie histopatologiczne pomaga lekarzowi ustalić dokładny charakter nowotworu, co jest niezbędne do zaplanowania odpowiedniego leczenia.

I – Immunoterapia
– to metoda leczenia, która wykorzystuje naturalne mechanizmy obronne układu odpornościowego pacjenta, by pomóc mu zwalczać nowotwór. W zdrowym organizmie system odpornościowy potrafi rozpoznawać i niszczyć rozwijające się komórki nowotworowe. Aby jednak rak trzustki mógł się rozwijać, nowotwór musi opracować sposoby na unikanie wykrycia lub neutralizowanie odpowiedzi immunologicznej organizmu. Postępy w zrozumieniu tych mechanizmów pozwoliły opracować leki, które mogą przywrócić układowi odpornościowemu zdolność do walki z chorobą. Choć obecne terapie immunologiczne nie są skuteczne dla większości przypadków raka trzustki, ich rola w leczeniu tego trudnego nowotworu wciąż się zwiększa, stanowiąc istotny element badań klinicznych w tym obszarze onkologii.

K – Klasyfikacja TNM
– Klasyfikacja TNM to system, który pomaga określić, jak zaawansowany jest rak trzustki i na jakim etapie rozwoju się znajduje. W tej klasyfikacji:
- T oznacza rozmiar guza i to, jak głęboko nowotwór wniknął w otaczające tkanki.
- N odnosi się do tego, czy nowotwór rozprzestrzenił się do węzłów chłonnych, które są małymi strukturami pomagającymi w obronie organizmu.
- M oznacza obecność przerzutów, czyli czy rak rozprzestrzenił się na inne części ciała.
Na podstawie oceny tych trzech czynników, lekarze mogą określić stadium raka trzustki i zaplanować odpowiednie leczenie. Klasyfikacja TNM pozwala również przewidzieć rokowanie i szanse na skuteczność terapii.

L – Leczenie operacyjne (chirurgiczne)
raka trzustki polega na usunięciu guza, a czasami także części trzustki oraz innych sąsiednich narządów, które mogą być zajęte przez nowotwór. Najczęściej wykonywaną operacją jest pankreatoduodenektomia (operacja Whipple’a), która polega na usunięciu głowy trzustki, części dwunastnicy, żołądka oraz przewodów żółciowych. Jeśli guz znajduje się w ogonie trzustki, możliwe jest wykonanie operacji ograniczonej do tej części narządu.
Operacja jest zalecana jedynie w przypadkach, gdy guz jest ograniczony do trzustki i nie stwierdza się przerzutów do innych narządów. Celem zabiegu jest maksymalne usunięcie nowotworu, co może poprawić rokowanie i umożliwić dalsze leczenie, takie jak chemioterapia lub radioterapia, które wspierają usuwanie pozostałych komórek nowotworowych.
Należy jednak pamiętać, że leczenie chirurgiczne trzustki wiąże się z ryzykiem powikłań, które wynikają z bliskości ważnych naczyń krwionośnych i innych narządów. Wśród potencjalnych powikłań znajdują się infekcje, przetoki trzustkowe (nieszczelność przewodów trzustkowych), trudności z trawieniem, krwawienia, a także ryzyko wystąpienia cukrzycy, gdy usunięta część trzustki jest zbyt duża. Proces rekonwalescencji może być długi i wymaga intensywnej opieki medycznej oraz wsparcia w okresie pooperacyjnym.
Mimo tego, ryzyko związane z operacją jest mniejsze niż ryzyko wynikające z rozwoju raka trzustki, który jest nowotworem o bardzo agresywnym przebiegu i często ograniczonych możliwościach leczenia w późniejszych stadiach. Skuteczne przeprowadzenie operacji, nawet przy pewnym ryzyku powikłań, daje pacjentowi szansę na przedłużenie życia oraz znaczną poprawę jego jakości, zwłaszcza, jeśli guz uda się całkowicie usunąć.

M – markery nowotworowe
– to określone substancje czy związki chemiczne, które mogą być wytwarzane i uwalniane przez komórki nowotworowe. W przypadku raka trzustki najczęściej badanym markerem nowotworowym wykrywanym we krwi jest marker Ca 19-9. Oznaczanie poziomu tego markera pomaga w diagnostyce. a także monitorowaniu skuteczności leczenia. Należy podkreślić, że badanie markerów nowotworowych nigdy nie jest jedyną przesłanką do postawienia ostatecznej diagnozy. Jednocześnie podwyższone, nieprawidłowe poziomy markerów stwierdza się także w chorobach nienowotworowych np. stanach zapalnych.

N – NET – Nowotwory neuroendokrynne trzustki
– to rzadkie rodzaje nowotworów, które rozwijają się w komórkach trzustki produkujących hormony. W przeciwieństwie do bardziej typowego raka trzustki, nowotwory neuroendokrynne mogą rosnąć wolniej i czasem powodują inne objawy, zależne od tego, czy wydzielają hormony do krwi czy też nie wydzielają (tzw. guzy hormonalnie nieczynne). NET mogą więc być „czynne hormonalnie” – czyli wydzielać hormony, lub „nieczynne”, co oznacza brak wpływu na poziomy hormonów we krwi. Substancje produkowane przez NET mogą wywoływać nagłe skoki poziomu cukru (glukozy) we krwi, wahania ciśnienia krwi, nadmierne pocenie się, bóle brzucha, zaczerwienienia twarzy, zaburzenia pracy serca czy biegunkę. Leczenie NET zależy od wielkości, lokalizacji oraz aktywności hormonalnej guza i może obejmować zabieg chirurgiczny, terapię hormonalną, radioterapię lub terapię celowaną. Dzięki różnorodnym opcjom terapeutycznym, wielu pacjentów z NET może dobrze kontrolować chorobę przez dłuższy czas.

O – Objawy kliniczne
– Rak trzustki jest trudny do zdiagnozowania we wczesnym stadium, ponieważ przez długi czas może rozwijać się bezobjawowo. Gdy pojawiają się symptomy, często są one niejednoznaczne i mogą przypominać inne, mniej groźne schorzenia. Oto główne objawy, na które warto zwrócić uwagę:
- Ból brzucha i pleców: Ból w górnej części brzucha, który promieniuje do pleców, jest częstym symptomem. Może nasilać się podczas leżenia na plecach lub po spożyciu posiłku.
- Utrata masy ciała: Nagła i niewyjaśniona utrata wagi to jeden z alarmujących objawów, zwłaszcza jeśli towarzyszy jej brak apetytu i uczucie pełności nawet po małym posiłku.
- Żółtaczka: Żółtawe zabarwienie skóry i białek oczu (żółtaczka) jest typowym objawem, zwłaszcza gdy nowotwór blokuje przewód żółciowy. Towarzyszyć temu może ciemniejszy mocz i jaśniejsze stolce.
- Problemy trawienne: Mogą wystąpić nudności, wymioty, wzdęcia i biegunka, zwłaszcza jeśli rak blokuje drogi żółciowe lub przewód pokarmowy.
- Świąd skóry: U niektórych pacjentów może pojawić się uporczywy świąd, związany z podwyższonym poziomem bilirubiny we krwi przy żółtaczce.
- Zmiany w stolcu: Stolce mogą stać się jaśniejsze, tłuste, trudno spłukiwane, co świadczy o zaburzeniach trawienia tłuszczów.
- Ogólne osłabienie: Osłabienie, zmęczenie i ogólny brak energii to objawy, które mogą wystąpić wraz z zaawansowaniem choroby.
- Cukrzyca: Nowo zdiagnozowana cukrzyca może być pierwszym objawem rozwijającego się raka trzustki.
- Zakrzepica: Tworzenie się skrzepów krwi w naczyniach, występuje częściej u pacjentów z rakiem trzustki. Powstawanie zakrzepów może objawiać się bólem i obrzękiem kończyn, a w niektórych przypadkach może prowadzić do groźnych powikłań, takich jak zatorowość płucna. Zakrzepica może być jednym z wczesnych objawów raka trzustki.
- Depresja i zmiany nastroju: U wielu pacjentów z rakiem trzustki mogą wystąpić zaburzenia emocjonalne, takie jak depresja, lęk czy zmiany nastroju. Często występują one jeszcze przed pojawieniem się innych objawów fizycznych.
Jeśli zauważasz takie objawy, zwłaszcza jeśli utrzymują się przez kilka tygodni lub nasilają się, warto skonsultować się z lekarzem, by wykonać odpowiednie badania. Wczesna diagnoza jest kluczowa, aby zwiększyć szanse na skuteczne leczenie.

P – Pankreatoduodenektomia
– znana również jako operacja Whipple’a, to zaawansowana operacja stosowana w leczeniu raka trzustki. Zabieg ten jest najczęściej wykonywany, gdy nowotwór znajduje się w głowie trzustki – jej części, która jest najbliżej dwunastnicy (początkowego odcinka jelita cienkiego). Operacja Whipple’a polega na usunięciu kilku sąsiadujących narządów i struktur, aby maksymalnie ograniczyć rozprzestrzenianie się komórek nowotworowych.
Podczas pankreatoduodenektomii chirurg usuwa:
- Głowę trzustki – część trzustki, gdzie najczęściej rozwija się nowotwór.
- Dwunastnicę – początkowy odcinek jelita cienkiego.
- Część żołądka – w niektórych przypadkach usuwa się również fragment żołądka.
- Przewody żółciowe – które biegną blisko głowy trzustki.
- Pęcherzyk żółciowy – aby zminimalizować ryzyko dalszego rozprzestrzeniania się raka.
Po usunięciu tych narządów chirurg łączy pozostałe części trzustki, przewody żółciowe i jelito, aby przywrócić drożność układu pokarmowego. Operacja jest skomplikowana i wymaga bardzo precyzyjnego połączenia tych narządów, dlatego wykonuje ją zespół doświadczonych specjalistów.
Pankreatoduodenektomia jest poważnym zabiegiem, który wiąże się z dłuższą rekonwalescencją. Jednak dla wielu pacjentów może stanowić jedyną szansę na skuteczne usunięcie nowotworu.
R – Radioterapia
– polega na wykorzystaniu wysokoenergetycznych promieni, które precyzyjnie niszczą komórki nowotworowe lub ograniczają ich wzrost. Czasem jest stosowana przed operacją, aby zmniejszyć guz i ułatwić jego usunięcie, a innym razem po operacji, aby zniszczyć pozostałe komórki rakowe i zmniejszyć ryzyko nawrotu. W przypadku niektórych pacjentów, u których operacja nie jest możliwa, radioterapia może być także stosowana razem z chemioterapią, by spowolnić rozwój choroby i złagodzić objawy.
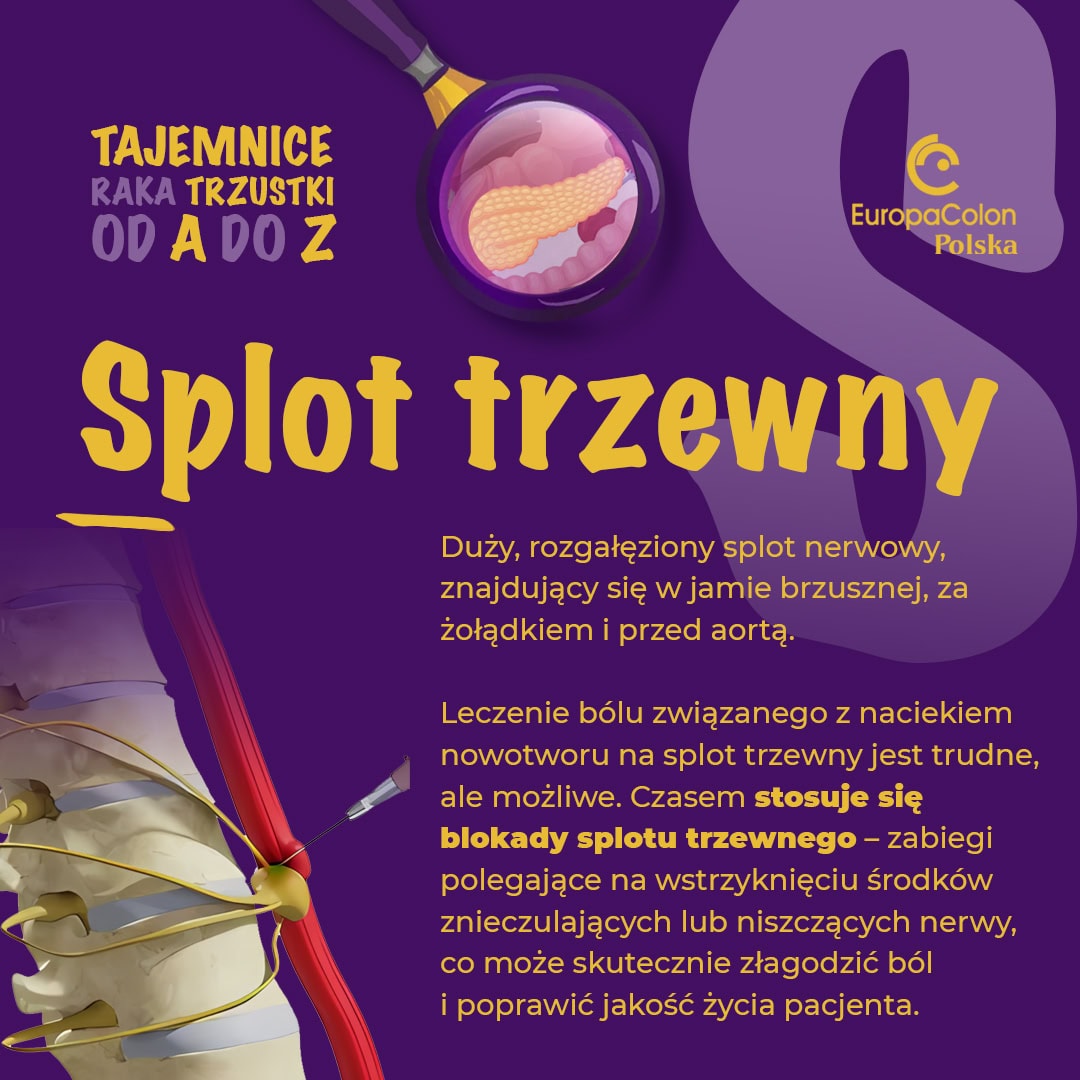
S – Splot trzewny
– to duży, rozgałęziony splot nerwowy, znajdujący się w jamie brzusznej, za żołądkiem i przed aortą. Tworzy go sieć nerwów odpowiedzialnych za przesyłanie informacji z narządów jamy brzusznej, takich jak żołądek, trzustka, wątroba i jelita, do mózgu. Odpowiada za regulację bólu i funkcji autonomicznych, jak trawienie.
W przypadku raka trzustki splot trzewny odgrywa szczególną rolę, ponieważ nowotwór, który rozrasta się w okolicach głowy trzustki, często nacieka na ten splot. To powoduje silny, promieniujący ból w górnej części brzucha i plecach, będący jednym z charakterystycznych objawów zaawansowanego raka trzustki.
Leczenie bólu związanego z naciekiem nowotworu na splot trzewny jest trudne, ale możliwe. Czasem stosuje się blokady splotu trzewnego – zabiegi polegające na wstrzyknięciu środków znieczulających lub niszczących nerwy, co może skutecznie złagodzić ból i poprawić jakość życia pacjenta.

T – Terapie celowane
– to nowoczesne metody leczenia, które działają na specyficzne molekularne cechy komórek nowotworowych, różniące się od zdrowych komórek. Celem terapii jest zakłócenie procesów, które umożliwiają nowotworowi wzrost, rozprzestrzenianie się i unikanie reakcji układu odpornościowego. Na przykład niektóre terapie celowane blokują białka, które pomagają komórkom rakowym przetrwać, podczas gdy inne ingerują w naczynia krwionośne odżywiające guz.
W przypadku raka trzustki terapie celowane stosuje się zwykle w zaawansowanych stadiach choroby lub gdy guz ma określone mutacje genetyczne, takie jak mutacje w genie BRCA. Choć rak trzustki jest trudny do leczenia, rozwój terapii celowanych daje nadzieję na skuteczniejsze sposoby kontrolowania choroby, z mniejszą liczbą skutków ubocznych niż tradycyjna chemioterapia.

U – Ultrasonografia (USG)
jest jednym z badań obrazowych stosowanych w diagnostyce raka trzustki. To bezpieczna, nieinwazyjna metoda, która pozwala zobaczyć strukturę narządów w jamie brzusznej, w tym trzustki. Wczesne wykrycie raka trzustki za pomocą USG może być trudne, ponieważ trzustka leży głęboko w jamie brzusznej i może być zasłonięta przez inne narządy lub gazy w jelitach. W razie podejrzenia raka trzustki często stosuje się bardziej szczegółową ultrasonografię endoskopową (EUS). Badanie to polega na wprowadzeniu cienkiej sondy przez przełyk i żołądek, aby umieścić ją bliżej trzustki. EUS pozwala uzyskać dokładniejszy obraz trzustki i pobliskich struktur, a w razie potrzeby umożliwia pobranie próbki tkanki do dalszych badań. Dzięki temu badanie ultrasonograficzne (EUS) może odgrywać ważną rolę we wczesnym rozpoznaniu i ocenie zaawansowania raka trzustki.

W – Wirsung – przewód Wirsunga
znany również jako główny przewód trzustkowy, to główny kanał w trzustce, który transportuje enzymy trawienne z tego narządu do dwunastnicy, czyli początkowego odcinka jelita cienkiego. Enzymy te są niezbędne do trawienia tłuszczów, białek i węglowodanów.
W kontekście raka trzustki przewód Wirsunga często bywa objęty naciekiem nowotworowym, zwłaszcza jeśli guz znajduje się w głowie trzustki. Nowotwór może blokować ten przewód, co prowadzi do zaburzeń trawienia oraz objawów, takich jak ból brzucha, nudności i utrata masy ciała. W niektórych przypadkach konieczne jest zastosowanie stentu – małej rurki, która pomaga utrzymać drożność przewodu Wirsunga, aby poprawić przepływ enzymów i złagodzić objawy trawienne.

Z – Zakrzepica
czyli tworzenie się skrzepów krwi w naczyniach, jest częstym powikłaniem u pacjentów z rakiem trzustki. Nowotwór trzustki może zwiększać ryzyko zakrzepicy z powodu czynników wydzielanych przez komórki rakowe, które powodują zwiększoną krzepliwość krwi. Zakrzepy mogą powstawać w żyłach głębokich (na przykład nóg), co prowadzi do zakrzepicy żył głębokich (DVT), lub przemieszczać się do płuc, powodując zatorowość płucną – poważne i potencjalnie zagrażające życiu powikłanie. Ryzyko zakrzepicy może być wyższe u pacjentów z zaawansowanym nowotworem, a także w trakcie leczenia, szczególnie podczas chemioterapii. Z tego powodu u pacjentów z rakiem trzustki często stosuje się profilaktykę przeciwzakrzepową, która pomaga zapobiec tworzeniu się zakrzepów i zmniejsza ryzyko komplikacji. Warto rozpoznać objawy zakrzepicy, takie jak ból, obrzęk kończyny, duszność lub ból w klatce piersiowej, i szybko skonsultować je z lekarzem.

Ż – Żółtaczka
– czyli żółte zabarwienie skóry i białkówek oka nie jest chorobą tylko objawem, którym może występować w przebiegu wielu różnych chorób. Jednak pojawienie się żółtaczki zawsze powinno skłaniać do wykluczenia patologii w obrębie trzustki. W przypadku raka trzustki mamy do czynienia z tak zwaną żółtaczką mechaniczną zwaną inaczej zaporową lub zastoinową. Powstaje ona, kiedy guz w obrębie trzustki uciska drogi żółciowe powodując utrudniony odpływ żółci z wątroby. Często poza żółtym zabarwieniem twardówki oka czy skóry pojawia się świąd skóry, odbarwienie stolca czy ciemne zabarwienie moczu.
Mecenat


